Pourquoi avoir partagé l’histoire de Cali ?
En tant que cavalière amatrice puis professionnelle, j’ai évolué́ durant plusieurs années sur les circuits de saut d’obstacles et au sein d’écuries de haut niveau. À l’époque, je n’avais jamais entendu parler de la myopathie atypique équine (MAE), une intoxication due aux samares et plantules des érables sycomores.
J’ai dû hélas y faire face brutalement avec mon jeune cheval Cali, quatre ans au moment des faits, en 2016. Cali a fait partie des 25% de chevaux qui survivent à cette intoxication¹. Jusqu’alors, les vétérinaires avaient un taux d’échec de 75% lors de la prise en charge de cette maladie.
Un vif merci au Dr Dominique Marie Votion ainsi qu’à l’équipe de l’ULiège pour le partage d’informations sur la myopathie atypique afin d’essayer de mieux comprendre la maladie.
J’ai souhaité́ partager notre histoire afin que les cavaliers-propriétaires soient mieux informés de cette terrible intoxication et puissent agir en conséquence.
¹ Dépliant « myopathie atypique : comprendre pour mieux prévenir », IFCE 2017

Commentaire du Dr Dominique Votion :
« J’ai accepté avec plaisir de lire et de commenter (en vert) la première partie de cet écrit. Celui-ci n’engage que son autrice mais je souhaite souligner la volonté positive de cette dernière de transmettre son ressenti et son parcours à d’autres qui seraient confrontés à la même situation. »
Qu’est-ce que la myopathie atypique équine (MAE) ?
La MAE est une sévère intoxication due aux samares, ces graines volantes que nous appelons communément « hélicoptères », et aux plantules des érables sycomores (Acer pseudoplatanus). Si elles sont ingérées par l’animal, les toxines présentent dans celles-ci « attaquent » les muscles posturaux, respiratoires et cardiaques des équidés et peuvent entraîner la mort, hélas dans la majorité des cas et ce, dans les 48h. Avant sa découverte en 2014, la cause de la MAE faisait l’objet de beaucoup d’interrogations et de nombreux équitants étaient impuissants face à cette maladie. Étant donné qu’il n’existe pas encore de traitement curatif de la MAE, la prévention reste la clé́ !

« L’érable sycomore (Acer pseudoplatanus) est impliqué dans les cas européens de myopathie atypique tandis que l’érable negundo (Acer negundo) est reconnu comme étant la cause de cette maladie aux États-Unis d’Amérique », ainsi qu’indiqué dans l’article de synthèse (François et al., 2020) disponible librement via le QR code repris ci-dessous et publié en libre accès dans la revue Animals, en 2020.

Cet article que je citerai régulièrement s’intitule « Réponses aux questions fréquemment posées (FAQs) à propos de l’alimentation et de la gestion des équidés ainsi que de la gestion des pâtures afin de réduire le risque de myopathie atypique ».

La MAE est liée au pâturage et se déclare en automne et au printemps suite à l’ingestion de graines et de plantules des arbres précédemment cités. « L’ingestion des graines appelées samares ou des plantules des arbres incriminés s’accompagne de l’ingestion de deux acides cyclopropyle-amines : l’hypoglycine A (HGA) et le méthylène-cyclopropyle-glycine (MCPrG). Les érables communément présents en Europe comme l’érable plane (Acer platanoides) ou l’érable champêtre (Acer campestre) ne contiennent pas ces composés au contraire de l’érable sycomore. »
La toxicité́ de l’HGA et du MCPrG n’est pas due à ces molécules par elles-mêmes mais par leurs métabolites toxiques : respectivement, le méthylènecyclopropylacetyl-CoA (MCPA-CoA) et le méthylènecyclopropylformyl-CoA (MCPF-CoA) : « Ceux-ci inhibent certaines enzymes responsables de la beta-oxydation des acides gras et donc la production d’énergie via le métabolisme des lipides. Les signes cliniques de cette intoxication sont un syndrome de rhabdomyolyse aigue non corrélée avec la réalisation d’un effort physique. Cette image clinique peut être observée chez plusieurs chevaux du même groupe. Dans plus de 50% des cas, les signes cliniques suivants sont observés : faiblesse, décubitus, myoglobinurie, vessie distendue, tremblements ou fasciculation musculaires, réticence à se mouvoir, transpiration, normothermie et muqueuses congestionnées. »


Comment reconnaitre les arbres incriminés dans la MAE ?
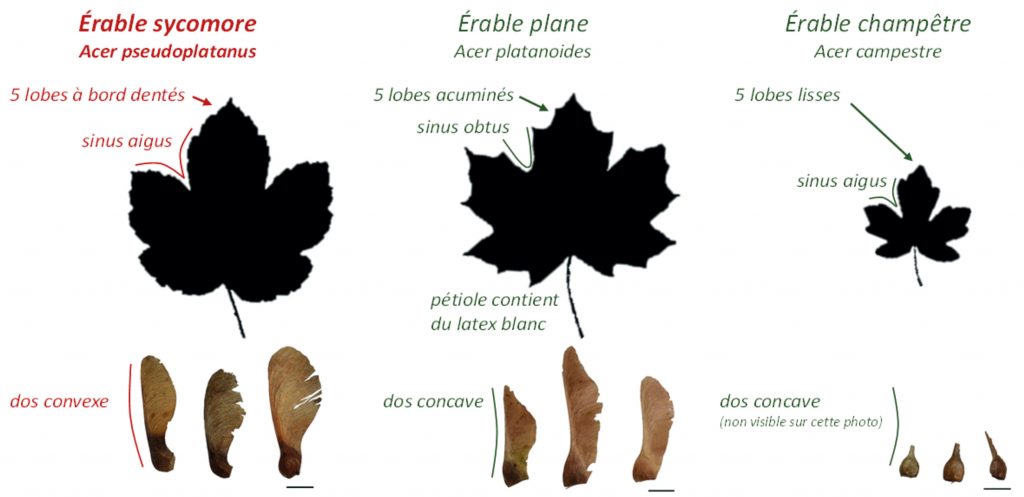
La feuille d’érable sycomore comporte cinq lobes à bords dentés avec des sinus aigus. Les samares sont portées par paire formant un angle aigu. Au contraire, les feuilles de l’érable plane (arbre non toxiques) ont cinq lobes acuminées pointus avec des sinus obtus. Les samares sont portées par paire formant un angle obtus. Les feuilles de l’érable champêtre (arbre non toxiques), quant à elles, ont cinq lobes lisses avec des sinus aigus. Elles sont plus petites que les feuilles des érables sycomores et planes. Les samares sont portées par paire formant un angle plat.
Comment empêcher le contact avec ces toxines ?

Contrairement à ce que l’on pourrait penser, il ne suffit pas hélas de simplement vérifier qu’une pâture ne contienne pas entre ses lices un ou des érable(s) sycomore(s). « Selon les conditions climatiques (vent et pluie, ndlr), les samares des érables sont capables de se disperser jusqu’à plusieurs centaines de mètres », reprend l’article sur la gestion des équidés et des pâtures face à la MAE, publié dans la revue Animals. « Par conséquent, la contamination des pâtures avec les samares ou les plantules n’est pas nécessairement liée à la présence d’un arbre sur la pâture. Au début de l’automne et plus particulièrement par vents forts, les samares de sycomore peuvent se disperser. […] L’épandage de fumier et/ou le hersage des prés augmentent également les risques en dispersant les toxines. En ce qui concerne la prévention au niveau des pâturages, il existe un intérêt à éliminer les plantules. Il est à noter toutefois qu’après une tonte ou l’application d’un herbicide, les plantules contiennent encore de l’HGA… Ces techniques sont donc inefficaces pour détruire le matériel toxique de la plante. »
L’eau, également, est à surveiller. « Une étude de 2019 (par Renaud et al.,) a montré que de l’HGA est libérée dans l’eau par les fleurs d’Acer pseudoplatanus lorsque celles-ci y sont plongées et aussi par les samares si ces dernières sont altérées. L’administration d’eau aux chevaux en pâture via une baignoire placée sous un érable sycomore ou récoltant les eaux de toiture voire via un cours d’eau naturel pourrait donc contribuer à l’intoxication des chevaux. Bien qu’il n’existe pas à l’heure actuelle d’étude publiée sur la stabilité́ de l’HGA dans l’eau ; l’administration d’eau de boisson aux chevaux via le réseau de distribution classique, lors des périodes à risque, (c-à-dire l’automne et le printemps) est à privilégier. »
En conclusion, que peut-on retenir de cette maladie ? « Étant donné qu’il n’existe pas encore de traitement curatif de la MAE, la prévention reste la clé́ », insistent les auteurs de l’article. « Afin de réduire les risques, il est conseillé́ d’éviter les prairies humides, le pâturage permanent, le hersage des pâtures et la proximité́ avec l’érable sycomore. Pendant les périodes à risque, le temps de pâturage devrait être modulé selon les conditions climatiques et limité à moins de six heures par jour. Les chevaux pâturant devraient recevoir une alimentation supplémentaire avec, de préférence, de la nourriture contenant de la vitamine B2 (c-à-dire de la riboflavine) comme par exemple de la luzerne. Lorsque du foin ou de l’ensilage sont distribués, il est nécessaire de faire preuve de prudence en s’assurant que les fourrages sont exempts de toxines. Il est également conseillé de fournir un bloc de sel et de l’eau provenant du réseau de distribution. Il convient de noter que la MAE est une maladie émergente et que les équidés de tout âge ainsi que tous les pâturages avec un sycomore à proximité́ doivent être considérés comme à risque. Ces mesures préventives devraient être mises en œuvre pour une période de trois mois deux fois par an, à partir de mars pour les “cas de printemps” puis de nouveau en octobre pour éviter les “cas d’automne”.»
Partie 1
Confrontation brutale avec la maladie
Cali, mon jeune cheval de quatre ans à l’époque, a intègré depuis dix jours une pâture qu’il partage avec six autres chevaux. L’accès au foin est régi par le dominant du troupeau mais, mon cheval ne maigrissant pas, je ne m’en inquiète pas spécialement. Je fournis par ailleurs à Cali un complément alimentaire à chaque visite et veille donc à son alimentation.
Nous sommes le matin du 17 décembre 2016 et je remarque tout de suite que mon cheval ne va pas bien : il est apathique, transpire abondamment, respire fort, porte sa tête vers le sol et a les muqueuses rouge vif. Sa température rectale est de 36.2°C. En attendant la venue du vétérinaire appelé dans la foulée, j’essaye de faire manger Cali, ce qu’il accepte mais avec difficulté. Il est déshydraté – sa peau ne revient pas en place quand je la pince – et il gargouille beaucoup. Je note sur le sol la présence des graines en forme d’hélicoptères mais suis encore dans le déni et l’affolement.
Le vétérinaire arrive quarante-cinq minutes plus tard. Il suspecte rapidement la myopathie atypique équine et m’informe que le pronostic vital de Cali est engagé. Cali est immédiatement perfusé dans le pré et reçoit deux perfusions de 5L chacune – auxquelles sont ajoutées 20mL de Biodyl² –, ainsi que des seringues de charbon et d’argile, glissées entre ses lèvres.
En intraveineuse, le vétérinaire lui administre 10 mL de Méfiosyl³, un anti-inflammatoire. L’urine de Cali est d’une couleur brou de noix. Le vétérinaire me confirme la MAE, fait un prélèvement de sang, et file à la clinique. Le cheval n’est pas transportable en van mais nous devons l’amener au box le plus proche, à deux cent mètres de là…. Nous avons mis deux heures d’effort pour y arriver. Cali est épuisé mais enfin au chaud.

² Le Biodyl™ est une solution injectable utilisée dans la prévention et le traitement des états de carence en sélénium, tels que la myopathie et la dystrophie musculaire. Source : Anses (Agence nationale de sécurité́ sanitaire de l’alimentation, de l’environnement et du travail).
³ Le Méfiosyl™ est prescrit en traitement de l’inflammation et soulagement de la douleur lors d’affections musculaires et squelettiques, notamment dans le cas d’une colique. Source : Anses (Agence nationale de sécurité́ sanitaire de l’alimentation, de l’environnement et du travail).
Le début du traitement
Au deuxième jour, Cali se fait de plus en plus absent. Sa tête est basse et ses lèvres, ses naseaux et ses salières enflent à vue d’œil. Il est bouffi et gorgé d’eau des douze perfusions que nous lui injectons en continu depuis la veille. Pour diminuer le phénomène de rétention d’eau, nous lui attachons la tête en hauteur. Cali ne réagit plus, tout son corps s’est alourdi et affaissé. Ne pouvant plus rien pour lui, je m’accorde une brève pause et laisse la surveillance à mon conjoint. À mon retour, celui-ci m’informe que Cali a des spasmes musculaires : les oreilles viennent se plaquer contre la nuque, l’encolure s’encapuchonne et ses yeux se crispent à chaque contraction. J’appelle en urgence le vétérinaire, terrorisée à l’idée que cette crise de tétanie le fasse étouffer.

À son arrivée, le vétérinaire hésite : il envisage l’euthanasie mais garde un mince espoir, étant donné que Cali est toujours debout, a arrêté les spasmes, et semble vouloir tenir bon malgré tout. En repartant, le vétérinaire me laisse une seringue de 50mL de Dexadreson⁴, avec comme consigne de l’utiliser si mon cheval est en trop grande souffrance. Nous continuons notre veille. Mon cœur bondit à chaque signe de faiblesses des antérieurs. J’arrive à faire avaler à Cali quelques bouts de carottes, que je lui glisse entre les lèvres.
⁴ Dexadreson™ : Solution de Dexaméthasone injectable, utilisée comme puissant glucocorticoïde de synthèse. Source : MSD Santé Animale.

Partie 2
Une lente guérison semée d'embûches
Le matin du troisième jour, Cali mange des bouts écrasés de pomme et de carotte, je suis folle de joie ! Je porte également à ses lèvres du foin humide et des floconnés, par petites poignées. Il accepte de boire. Il semble reprendre petit à petit possession de son corps mais retombe soudainement dans une totale apathie.
Le vétérinaire arrive vers 9h et je lui décris l’état d’éveil passager qu’a eu Cali. Hélas, il constate désormais un cheval inerte et pendu à ses longes, comme la veille. Il examine le rythme cardiaque, qui est toujours élevé́, et le rythme respiratoire, qui est toujours forcé. Il repart, me demandant de le tenir informé.
Au cours de la journée, Cali s’animera un peu, de temps en temps, pour grignoter. Il lui est visiblement douloureux d’uriner et de déféquer, ses oreilles se couchent, ses yeux se plissent et il est pris de violents spasmes quand il se soulage. Il transpire toujours, malgré le froid. Les œdèmes, dus aux perfusions incessantes, gagnent toute sa ligne du dessous. Nous entamons notre troisième nuit de veille.
Peeve, le voisin de box, est également atteint de la MAE. Tous les chevaux de la pâture de Cali ont eu une prise de sang pour vérifier les enzymes musculaires et seuls Peeve et Cali ont été́ touchés. Peeve retrouvera des urines claires en trois jours, grâce aux perfusions. Pour Cali, cela mettra beaucoup plus de temps. Cali mettra 9 jours pour retrouver des urines normales.
Sur la voie de la guérison
Les phases d’éveil et d’abattement s’étalent sur trois jours. Ensuite, les épisodes d’activités de Cali se multiplient et se prolongent au fur et à mesure. Nous gardons espoir et continuons le protocole de perfusions. Cali a perdu beaucoup de poids et est à l’attache depuis le 17 décembre. La présence des enzymes musculaires baisse très lentement dans la prise de sang mais le cheval a déjà retrouvé ses rythmes cardiaque et respiratoire normaux.
Il aura fallu dix jours et neuf nuits de veille non-stop pour que Cali retrouve des urines claires. Nous pouvons enfin arrêter les perfusions ! Le 30 décembre, soit treize jours après la découverte de la maladie, je suis autorisée à le lâcher un peu dans son box ; il se déplace mal, semble encore très faible et son arrière-main lui répond à peine. Je l’empêche de se coucher, par crainte qu’il ne puisse se relever, et le mobilise par des mouvements passifs pour solliciter sa proprioception. Lors d’une immobilisation forcée, le cheval perd peu à peu la sensibilité motrice de son corps et il est recommandé de lui faire faire des mouvements doux d’étirements des antérieurs et des postérieurs afin de conserver le plus possible les muscles et l’élasticité (c’est en tout cas ce que j’ai pu lire dans les livres).
Cali ne supporte malheureusement pas les efforts pour se coucher et se relever et souffre désormais de lésions à un tendon et au muscle du biceps. Il doit rester à l’attache un mois de plus et recevra en prime une infiltration. À ce stade, le vétérinaire estime désormais qu’il va mettre une année à retrouver son état de forme de base et, bien sûr, nous ne pouvons nous prononcer quant à son avenir sportif
Partie 3
Le bilan et les conséquences du traitement et de la maladie
Les anti-inflammatoires administrés de manière répétée ont provoqué des ulcères. Cali baillait, grinçait des dents et hyper salivait. Nous avons donc arrêté les aliments concentrés et avons opté pour des fibres de luzerne, du mash, des carottes et du foin à volonté. Durant ses crises aiguës, Cali a été mis sous pansement gastrique, accompagné par du gel d’aloe vera (30mL/jour).
Le vétérinaire m’a également conseillé de le complémenter en argile, pansement gastrique naturel plus perméable que ceux vendus en pharmacie, qui eux ne laissent pas passer les éléments nutritifs. Cali a refusé l’argile placé directement dans sa nourriture car celle-ci se transforme en pâte peu appétente ; en revanche, l’aloe vera est toujours très bien passé. Cali a également souffert de lésions tendineuse et musculaire du bras (humérus) dues aux efforts faits pour se coucher et se relever. Il a été infiltré alors qu’il sortait déjà de trois semaines passées sous anti-inflammatoires généraux.
Peeve, le compagnon de pré de Cali également touché par la MAE, a souffert quant à lui d’immunodéficience et d’abcès de pied; selon le maréchal, cette réaction est normale, les toxines s’éliminant par les extrémités.
Les frais vétérinaires liés à la MAE
Le montant total des frais vétérinaires (en excluant la complication qu’a été la tendinite) s’élève à environ 1800€, réparti de la manière suivante :
- 40% de perfusions
- 20% de TVA
- 15% de déplacements et consultations
- 15% de compléments alimentaires et médications
- 5% de prises de sang
- 5% de dépenses diverses
- 135 litres de perfusions (l’équivalent d’environ 700€) auront été injectés à Cali !
Les réflexes qui peuvent être utiles
Désormais, je place dans ma trousse de secours du Leva-Carb™, une seringue buccale qui contient du charbon et de l’argile. Cette seringue a été prescrite en urgence par le vétérinaire dès les premiers instants. Le Leva-Carb™ permet de neutraliser les toxines du bol alimentaire en cas d’intoxication, c’est sans danger et cela peut faire gagner de précieuses heures dans une situation similaire.
Il existe de nombreuses sources (notamment le RESPE5, réseau d’épidémio-surveillance en pathologie équine) qui font un travail de prévention de la myopathie atypique équine et notent les symptômes à surveiller. Je vous invite à les consulter, si ce n’est pas déjà fait.
Dorénavant, je veillerai :
- aux arbres environnant la pâture de mon cheval, même si celle-ci n’a jamais eu de cas de MAE
- à ce que mon cheval ait toujours accès au foin (de bonne qualité et sans samares ni plantules), même s’il est en bel état et qu’il travaille bien
- à me renseigner sur les mutuelles existantes pour protéger mon cheval (et mon porte-monnaie !)
Cali a pu se remettre de cette difficile épreuve. Il aura mis effectivement un an pour se remettre sur pied.
Partie 4
Un échange constructif avec une vétérinaire chercheuse
Durant la convalescence de Cali, j’ai échangé avec le Dr. Dominique Votion, vétérinaire chercheuse, spécialiste de la myopathie atypique et fondatrice du GAMA (Groupe d’Alerte de la Myopathie Atypique), réseau de surveillance de la MAE.
Morgane (M) : J’essaie de rééduquer Cali en le massant doucement et en lui faisant faire des mouvements passifs. Nous avons retiré la perfusion hier matin et je le lâche un peu dans son box mais je ne pense pas qu’il soit capable de se relever s’il venait à se coucher (il semble le vouloir, mais je l’en empêche).
Dominique Votion (DV) : Il doit être extrêmement fatigué ; s’il est sorti de la maladie, il devrait pouvoir se relever de lui-même.
M : Samedi dernier, les toxines dans son sang n’étaient toujours pas quantifiables. Pourquoi ?
DV : Vous voulez dire que le taux d’enzymes musculaires était toujours élevé ? Seuls quelques rares laboratoires de recherche mesurent le taux de toxine. Il faudra, dans tous les cas, attendre que le taux d’enzymes musculaires revienne à la normale pour commencer à remettre très progressivement le cheval au travail.
M : Auriez-vous des conseils concernant sa rééducation ? Étant donné le taux de survie peu élevé, les vétérinaires ne semblent pas connaître le protocole approprié.
DV : Il est vrai que nous manquons d’information, le taux de survie étant très faible. II n’existe pas de protocole standard, testé scientifiquement, pour la remise au travail des survivants de la myopathie atypique. Néanmoins, suite à une enquête réalisée auprès de vingt-trois propriétaires de survivants, j’ai pu récolter quelques informations.
La procédure de remise en forme des chevaux de cette enquête était du même type : marche en main une à deux fois par jour, en commençant par cinq minutes par jour, puis en augmentant progressivement la durée et ce pendant quatre à six semaines. Ensuite, le cheval était longé ou remonté en augmentant progressivement le temps de trot et de galop. En général, les propriétaires nous rapportent que deux à six mois ont été nécessaires pour pouvoir retravailler normalement le cheval.
Évidemment, ce protocole doit être adapté en fonction du cheval. Deux propriétaires nous ont rapporté que leur cheval avait une fatigue et un essoufflement rapides pendant les premières semaines du protocole, donc la remise au travail a dû être encore plus progressive. Il est nécessaire de faire en fonction des capacités propres à chaque individu. Il serait idéal que votre vétérinaire suive votre cheval en réalisant des examens locomoteurs, un dosage des enzymes musculaires et même un suivi cardiaque (électrocardiographie et échocardiographie) dans les quatre à six semaines après l’épisode de myopathie atypique afin de vous guider pendant la remise au travail.
Un amaigrissement des chevaux par rapport à la période antérieure à la maladie est fréquemment rapporté. Ainsi, neuf chevaux (9/23) sont sortis fortement amaigris de leur épisode de myopathie atypique. Pour quatre d’entre eux (4/9), cet amaigrissement fut transitoire et ne dura que quelques semaines, voire quelques mois après leur épisode de myopathie atypique. Pour les cinq autres chevaux (5/9 forts amaigris), leur score corporel était toujours plus faible (au moment de l’enquête) mais ces chevaux étaient plutôt gras à trop gras avant la maladie. La majorité des propriétaires trouve en général leur cheval (19/23) semblable à ce qu’il était avant la maladie, comme si celui-ci n’avait jamais été touché par la myopathie atypique et donc, sans séquelle clinique apparente. Quatre propriétaires trouvent leur cheval moins bien qu’auparavant (4/23), deux chevaux étant plus calmes et moins énergiques ; un poulain a gardé un retard de croissance par rapport à un autre poulain de son âge et un cheval de sport garde de la faiblesse au niveau des masses musculaires de l’encolure. Parmi les vingt-trois chevaux, dix-sept travaillent à nouveau ; les autres ne sont pas travaillés car ils ne sont pas encore débourrés, servent à la reproduction ou encore sont à la retraite. Parmi nos survivants, un cheval poursuit une carrière internationale de saut d’obstacles.







